Actualmente, el tratamiento más eficaz para el tratamiento de la obesidad mórbida es la cirugía dentro de una estrategia de atención pluridisciplinar que incluya un equipo de endocrinólogos, nutricionistas, psiquiatras y, por supuesto, cirujanos. El conjunto de técnicas quirúrgicas para tratar la obesidad se conoce también con el nombre de cirugía bariátrica.
Objetivo de la cirugía de la obesidad mórbida
El objetivo de estas intervenciones es doble: por un lado conseguir una pérdida de peso duradera de manera segura y controlada y, por otro, mejorar e incluso curar las enfermedades asociadas a la obesidad como son la diabetes tipo 2, la hipertensión arterial, la hipercolesterolemia o la apnea del sueño, entre otros. Si la indicación es correcta y se lleva a cabo un programa de seguimiento adecuado, la cirugía mejora de manera significativa tanto la calidad como la esperanza de vida de estos pacientes.
En que personas está indicada la cirugía de la obesidad mórbida
Actualmente las indicaciones para realizar una cirugía bariátrica de este tipo se basan en el índice de masa corporal (IMC) estableciéndose como valores mínimos 40 Kg/m2 o bien 35 Kg/m2 junto con la presencia de alguna de las enfermedades anteriormente mencionadas. Sin embargo, debido a los excelentes resultados a la hora de mejorar e incluso remitir la diabetes tipo 2 en este tipo de enfermos, más de 50 sociedades científicas recomiendan considerar este tipo de intervenciones también en pacientes con IMC 30-35 Kg/m2 y diabetes tipo 2.
Técnicas quirúrgicas para tratar la obesidad mórbida
Las técnicas quirúrgicas para tratar la obesidad son operaciones que se llevan a cabo sobre el aparato digestivo y actúan de diferentes maneras. Por un lado, son capaces de reducir la capacidad de alimentos que el paciente tolera, y por otro, pueden alterar la correcta absorción de los mismos. Sin embargo, la cirugía de la obesidad actúa a otros niveles ya que, a diferencias de otros tratamientos como los realizados por endoscopia, cambia la fisiología, el funcionamiento del aparato digestivo y genera además importantes y beneficiosos cambios en el metabolismo del paciente, su respuesta inflamatoria y su flora bacteriana. De hecho, en casi un 40% de los pacientes intervenidos pueden encontrarse cambios significativos en la respuesta cerebral ante los nutrientes, aumentando la sensación de saciedad e incluso cambiando las preferencias hacia alimentos más sanos.
La práctica totalidad de intervenciones se llevan a cabo mediante cirugía mínimamente invasiva (laparoscopia) y hoy en día tienen una tasa de complicaciones extremadamente baja, siendo comparable a la de operaciones frecuentes como es la extirpación de la vesícula biliar.
Las técnicas quirúrgicas para tratar la obesidad se clasifican en función del efecto “mecánico” que producen a nivel del tubo digestivo.
Técnicas quirúrgicas restrictivas
Así, aquellas técnicas que únicamente reducen la capacidad del estómago, limitando mucho la cantidad de alimento que el paciente puede ingerir, se denominan “restrictivas”. En estos procedimientos no se actúa sobre el intestino, con lo que no se modifica la absorción de alimentos. Actualmente, la más empleada es la gastrectomía vertical también conocida como gastroplastia tubular, manga gástrica o por su nombre en inglés, “sleeve gastrectomy”. En dicha técnica se transforma el estómago en un tubo estrecho (14mm de diámetro) a costa de extirpar aproximadamente un 75% del estómago.
La extirpación de esta parte del estómago tiene además interesantes efectos bioquímicos ya que conlleva la eliminación del 90% de una sustancia llamada ghrelina, muy relacionada con la ingesta de alimentos. A pesar de ser una técnica que no añade malabsorción, puede ser enormemente efectiva si se indica correctamente.
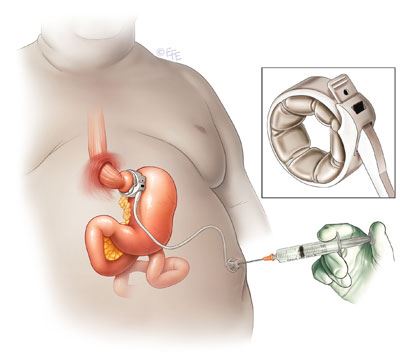
Otra técnica restrictiva muy empleada durante los años 90 es la colocación de una banda gástrica ajustable. Se trata de un dispositivo que rodea la parte superior del estómago y va conectado a un cable que termina en un pequeño reservorio que se coloca debajo de la piel (similar a un marcapaso) a través del cual se regula la presión que la banda ejerce en la entrada al estómago. Sus resultados son inferiores a los del resto de técnicas y sus indicaciones han quedado muy restringidas.
Técnicas mixtas
Cuando las intervenciones añaden componentes que dificultan la absorción de alimentos se dice que tienen un componente malabsortivo. Normalmente se combina con otras maniobras de carácter restrictivo. Así, se denominan técnicas “mixtas”.
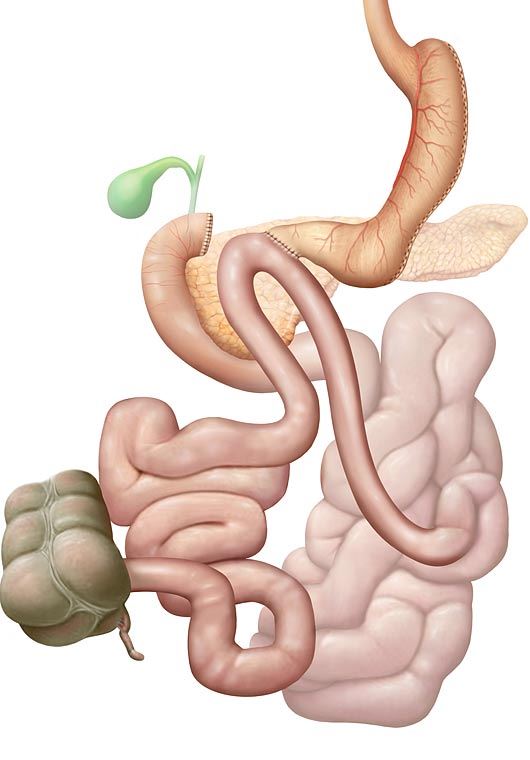
Estos procedimientos limitan la cantidad de alimento que puede tomar el paciente y además dificultan su absorción en el intestino. El mejor ejemplo de técnica mixta y probablemente el procedimiento más realizado a nivel mundial es el bypass gástrico. Consiste en confeccionar un reservorio recortando el estómago, de modo que éste queda reducido a un pequeño saco de unos 70cc. A continuación se conecta ese reservorio con el intestino delgado de manera que los alimentos no hacen todo el recorrido por el intestino y se mezclan más adelante con la secreción del hígado y del páncreas, necesarias para la absorción. Así, esta técnica limita la cantidad de comida que el paciente puede comer y además evita que se absorba correctamente, pero de un modo controlado.
Su efectividad es muy alta y está especialmente recomendado en pacientes con diabetes tipo 2. Finalmente, cuando aumentamos el componente malabsortivo de la técnica reduciendo todavía más el tramo de intestino en el que se absorben de manera efectiva los alimentos, hablamos genéricamente de “derivaciones bilio-pancreáticas”.
Son procedimientos muy efectivos pero que se reservan para pacientes súper-obesos (IMC superior a 50 Kg/m2) e incluso se pueden realizar en 2 tiempos. Los dos mejores ejemplos de este tipo de técnicas son el cruce (switch) duodenal.
La variante simplificada del anterior es el bypass duodeno-ileal en una sola anastomosis (SADI-S) (FOTO). El grado de desnutrición que generan es mayor y por eso requieren un seguimiento más estrecho.
Cómo actúa la cirugía de la obesidad mórbida
Todas las técnicas generan en mayor o menor medida cierto grado de desnutrición que se compensa tanto con la propia adaptación del aparato digestivo como mediante la administración de suplementos de vitaminas y minerales dentro de un programa de nutrición personalizado. Cuanto mayor es el componente de malabsorción, mayores son las necesidades de suplementación por parte del paciente.
Un cirujano debe de ser capaz de ofrecer diferentes técnicas a sus pacientes ya que cada una de ellas se ajusta a un perfil determinado dependiendo de factores individuales como el hábito alimentario, la presencia de otras enfermedades asociadas y/o mediación (especialmente diabetes tipo 2), la edad, el grado de obesidad, presencia de alteraciones anatómicas o funcionales…es decir, dentro del tratamiento integral de la obesidad, la cirugía bariátrica debe plantearse dentro de una estrategia personalizada y diseñada cuidadosamente para cada enfermo. Asimismo, tras la intervención, el cirujano deberá llevar a cabo, junto con el resto del equipo, un seguimiento estrecho del paciente, monitorizando la pérdida de peso, la mejoría en las enfermedades asociadas, vigilando el estado nutricional y aconsejando acerca de aspectos relacionados con la vida diaria. Esta práctica se ha demostrado que está asociada a tasas de éxito mucho más elevadas.
Este artículo ha sido desarrollado por el Dr. Jose Balibrea, miembro del Instituto Quirúrgico Lacy de Barcelona y cirujano especialista en cirugía bariátrica con mucha experiencia en este tipo de intervenciones.